Ⅱ. 経口摂取を全うすること
経口摂取を進めていくうえで重要なポイントは、以下のようにまとめられます。これらのポイントを確認し、患者に問題があれば修正していきます。
- 認知機能・意欲
- 環境
- 摂食・嚥下機能
- 逆流の有無
- 消化機能・基礎疾患
ここで強調したいのは「相手を知り、自分たちのできることを考える」ということです。先ず、患者の認知機能と意欲を確認します。在宅でいきなり原因不明の摂食障害に遭遇した場合のほとんどは、認知機能の悪化やうつ状態によることが多いからです。もちろん胃潰瘍などの胃腸障害や慢性疾患の増悪によって、一時的に経口摂取が減少したり、不能になることはあるので、主治医に確認は必要です。孫子の兵法にある「彼を知り、己を知れば、百戦あやうからず」です。これは環境調整にも同じです。そして、摂食・嚥下機能に応じた食事内容の調整、誤嚥性肺炎や消化吸収障害の有無、基礎疾患への影響を考慮することで、経口摂取を全うするためのリスクマネジメントと方策が成立します。
1. 摂食嚥下機能の基礎
摂食嚥下障害とは
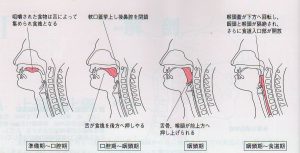
外部から水分や食物を口にとり込み咽頭と食道を経て胃に送り込むことを「摂食嚥下」といい、われわれは、この動作を毎日くり返すことで生命を維持し、食べる喜びが生きる喜びに、そして自らの生活のリズムを維持しています。食べること、のみ込むことがうまくいかず、それ自体がつらくなり、時には間違って気管に入ってしまうことを摂食・嚥下障害とよびます。これによって、高齢者は経口摂取不良から栄養不良に、食物が気管に入ってしまうことから誤嚥性肺炎の危険が高まり、これらから食べる楽しみの喪失につながることで、大きなADLの低下につながります。
摂食嚥下の生理と病態
通常私達は、咀嚼した食物を、舌を使って咽頭へ送り、嚥下します。その時、軟口蓋が挙上することで、口腔と鼻腔が遮断されます。また、舌骨と喉頭が上前方に挙上、喉頭が舌根部に押し付けられ、喉頭蓋が閉鎖し気管へ蓋をし、食塊が気管に入るのを防ぎます。咽頭が収縮すると、食塊は食道入口部へ達し、輪状咽頭筋が弛緩することで食道入口部が開大し、食道に送り込まれます。食道では蠕動運動が起こり、食塊が入口部を通過すると輪状咽頭筋は直ちに収縮し食物の逆流を防ぎます。これらの複雑な運動に関わる神経や筋肉に疾病や老化など何らかの原因により障害が生じた場合、嚥下障害となります。
南江堂 静脈経腸栄養ハンドブックより引用
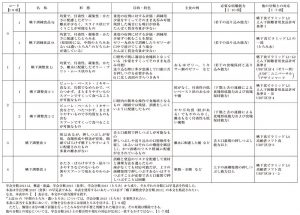
①先行期: 食物を口に入れる前に、食物を認知し、何をどのくらい食べるかを決定する段階。
実際に食物が口に入るまで、食品を認知する課程
認知症患者に多い
病的状態:意識障害(寝ている、眠剤などで覚醒が悪い時を含む)、認知症、拒食などで食物の認知障害が見られる。
②準備期:口腔内に食物が取り入れられ、咀嚼されて嚥下しやすいように食塊が形成される段階。
咀嚼・食塊形成がなされる段階
食物の取り込み・保持(口唇閉鎖)⇒咀嚼(歯・下顎+舌・頬)
病的状態:仮性球麻痺、顔面神経麻痺(口唇閉鎖不全)、三叉神経麻痺(前歯の噛み切り不全)などで起こる。口から食物唾液がこぼれるため、咀嚼・食塊形成できないために必要な栄養が摂取できない。
③口腔期:食塊を口腔から咽頭へと送る段階(随意運動)。
咽頭への輸送(舌尖・舌背)
病的状態:舌の運動障害を起こす病態、仮性球麻痺などで起こる。口の中にため込む、嚥下後にも口腔残留がみられる、だらだらと食塊が咽頭に流れ込むために嚥下前に誤嚥が見られる。
④咽頭期:咽頭から食道に食塊を送る反射運動の段階(延髄)。
軟口蓋挙上、舌骨挙上、咽頭壁の収縮・蠕動、声帯内転、喉頭挙上、喉頭蓋傾斜、輪状咽頭筋弛緩(食道入口部開大))の段階
病的状態:誤嚥と咽頭残留、通過障害が問題となる。
仮性球麻痺では筋力低下、嚥下反射の遅延、喉頭閉鎖のタイミングのずれなどがある。
球麻痺では嚥下反射が誘発されない、不完全におこる、輪状咽頭部(食道入口部)が開かない。
神経筋疾患、器質的障害などでも誤嚥と通過障害が起こる。
⑤食道期:食道の蠕動と重力で食塊が胃に送られる(蠕動運動)
病的状態:脳血管障害、神経筋疾患、食道疾患、加齢などで食道の蠕動障害が起こり胃に運ばれる。食事をしてすぐ横になると逆流が顕著になる。
摂食・嚥下障害を疑う主な症状
1)主な症状
むせ:どういう食品でむせるか、食べはじめにむせるか、疲れるとむせるか
咳:食事中や食後の咳は多くないか、夜間の咳はないか
痰の性状、量:食物残渣はないか、食事を開始してから量は多くないか
喉頭異常感、食物残留感:部位はどこか
嚥下困難感:食物による差はあるか
声:食後に声の変化はないか、ガラガラ声ではないか
食欲低下:むせる、苦しいから食べないなど
食事内容の変化:飲み込み易いものだけを選んでいないか、食事の好みがかわったことはないか
食事時間の延長:口の中にいつまでも食べ物をため、なかなか飲み込まない
食べ方の変化:上を向いて食べる、汁物と交互に食べている、口からこぼれる
食事中の疲労:食事に伴う低酸素血症はないか
口腔内の汚れ:ひどい歯垢、食物残渣、口臭は口腔期の問題と関連があるか
体重減少、脱水、発熱:他の原因が不明なときは特に重要
誤嚥・窒息の既往
2)医師、看護師からの情報収集
・嚥下障害の原因となる疾患(後述参照)
・発症経過月数:脳血管障害の場合0~3ヶ月
多発性脳梗塞の場合は発症1年以上経過していても注意が必要←小梗塞・廃用症候群
・誤嚥性肺炎の既往・熱型
一度誤嚥性肺炎を起こしたものは反復して起こしやすい
・原因疾患を特定できないのに炎症反応値などが高いもの
・体重の増減…体重減少が継続しているもの
・服薬内容…抗てんかん薬・向精神薬・抗パーキンソン薬などは嚥下機能を低下させることもある(後述)
3)患者の観察
・呼吸状態:頻呼吸、無呼吸、努力様呼吸
・音声:ごろごろ(ゼロゼロ)声(湿性嗄声)、嗄声(気息性、粗造性)
・会話明瞭度:1全てわかる(誤嚥率25%)
2時々わからない(誤嚥率30%)
3内容がわかっていればわかる(誤嚥率48%)
4時々わかる(誤嚥率50%)
5全くわからない(誤嚥率67%)
・精神機能:意識障害、発動性低下、注意障害の程度は?
・体幹・頸部の姿勢:安定しているか、前傾していかないか
・歯茎と頬の間や軟口蓋に食物がたまっていないか
・唾液嚥下時の咳・むせはないか
・流涎・頻回の排痰、自力排痰困難はないか
4)摂食・嚥下障害を引き起こす疾患
嚥下障害は舌・口唇・軟口蓋・咽頭・喉頭など関係する組織や器官の動きが悪いために障害が起こったり、組織や器官の構造そのものに異常があるために障害が起こったりする。
・咽頭・喉頭・食道などの腫瘍・炎症性疾患
・頭頸部・食道の放射線治療・手術後
・脳血管障害・脳腫瘍・頭部外傷
・パーキンソン症候群・筋萎縮性側索硬化症などの変性疾患
・ギランバレー症候群などの末梢性神経炎
・脳炎・多発性硬化症などの炎症性疾患
・筋ジストロフィー・重症筋無力症などの神経筋接合部、筋原性疾患
・肺炎などの呼吸器疾患
・認知症・うつ病・うつ状態など心理的原因など
参考:薬剤の影響
①意識レベルや注意力を低下させる薬剤:
抗不安薬(セルシン、リボトリールなど)
抗精神病薬(コントミン、セレネース、リスパダールなど)
抗うつ薬(アナフラニール、パキシル、ルボックスなど)
抗てんかん薬(アレビアチン、テグレトールなど)
第一世代抗ヒスタミン薬(ポララミン、アタラックスなど)
ドパミン遮断作用薬によるサブスタンスP放出低下から、迷走神経機能低下により嚥下反射低下、咳反射低下により不顕性誤嚥の発症。意識レベルの低下や眠気により、先行期を始め、嚥下の5期全体に影響。
②唾液分泌を低下させる薬剤:
抗コリン薬(下記参照)
抗うつ薬
第一世代抗ヒスタミン薬
利尿薬(ラシックス、フルイトランなど)
唾液分泌が低下すると、口腔内乾燥がおこる。食べものの味覚を悪化させ、咀嚼機能の低下をもたらし、嚥下するまでの咀嚼回数は増加し、嚥下までの時間が延長する。胃腸の機能や摂食・嚥下の協調運動に悪影響をあたえる。
③運動機能を阻害する薬剤
a.錐体外路症状:
抗精神病薬
制吐剤(ナウゼリン、プリンぺランなど)
消化性潰瘍治療薬(ドグマチールなど)
ジスキネジア→顔面・口・上肢・体幹にみられる無目的で不規則な不随意運動。とくに遅発性ジスキネジアは、閉口・咀嚼・食塊形成が困難であり、窒息が起こりやすい。
ジストニア→舌・頸部などにみられる突発な筋肉の捻転やつっぱり、痙縮あるいは持続的な異常ポジション(筋緊張の異常な亢進)。舌では舌運動制限による送り込み・食塊形成不全・
舌口蓋閉鎖不全。頸部の姿勢異常(とくに頸部後屈位)により誤嚥のリスク増大や嚥下関連筋の可動制限による広範囲な障害。
動作緩慢(アキネジア、仮面様顔貌)→動作が鈍くなる、活動性が乏しくなること。また動作の開始が遅延、開始不能。口腔内に食物を入れることができない(開口に時間がかかる)、入れても咀嚼がなか なか起こらず、早期咽頭流入をおこすため誤嚥につながる恐れがある。
振戦→口・指・四肢に認められる反復的・規則的なリズミカルな運動。振戦により捕食への影響
b.筋力低下:
骨格筋弛緩薬(テルネリン、ミオナールなど)
抗不安薬(デパスなど)
催眠剤(マイスリー、ハルシオンなど)
筋弛緩作用薬による嚥下関連筋の作用低下に伴う嚥下反射機能低下。舌骨上筋群の筋弛緩による舌骨挙上不全によるもの、顔面神経、舌下神経支配筋肉の弛緩による食塊形成不全・送り込み低下による嚥下圧形成不全。筋弛緩による声帯閉鎖・披裂の内転・喉頭蓋の反転不足により気道防御能の低下が起こるため、誤嚥しやすい。高齢者の場合は筋弛緩作用がおこる。
c.消化管運動低下
自律神経の胃腸の蠕動運動を冒し、食道の運動性・胃内容物の腸への移送や下食道括約筋機能を障害し食道期に影響する。
・アカラジア:食道蠕動障害・下食道括約筋の痙攣を特徴とし、食道に未消化の食べ物が停滞し、夜間就寝中に食道内容物の逆流と肺への誤嚥を引き起こす。
・胃不全麻痺と偽性閉塞:胃内容物の腸への排出能の減少を起こす。主に糖尿病とパーキンソンに併発。
抗コリン薬(アーテンなど)
レボドパ増強薬(シンメトレル、レボドパなど)
・胃食道逆流:LES(下部食道括約筋)の安静時緊張度の低下し、酸性胃内容物の吐出、逆流する。
抗コリン作用薬、第一世代抗ヒスタミン薬、抗精神病薬、ベンゾジアゼピン系睡眠薬
β遮断薬(インデラル、テノーミン、ロプレソールなど)
呼吸改善薬(テオドールなど)
Ca拮抗薬(アダラート、セパミット、ヘルベッサー、ワソランなど)
NSAIDs薬(ロキソニン、ボルタレン)によるCOX-1抑制による食道停滞
④粘膜障害を起こす薬剤:
NSAIDS薬
抗菌薬
抗悪性腫瘍薬(TS-1、UFT、リウマトレックス、シスプラチンなど)
骨粗鬆症治療薬(ベネット、ボノテオなど)
副作用として口腔~食道の粘膜障害を生じる薬剤は、粘膜の炎症により疼痛(嚥下時痛)を生じる。
⑤味覚・嗅覚に変化を及ぼす薬剤:
味覚喪失:
抗菌薬…アムホテリシン(ファンキゾン)、クラリスロマイシン(クラリス)
抗てんかん薬…カルバマゼピン(テグレトール)
降圧薬…ジルチアゼム(ヘルベッサー)
利尿剤…スピロノラクトン(アルダクトン)
睡眠薬…トリアゾラム(ハルシオン)
嫌な味:
抗うつ薬…イミプラン(トフラニール)、パロキセチン(パキシル)
抗菌薬…シプロフロキサシン(シプロキサシン)
抗炎症剤…ジクロフェナク(ボルタレン)
胃腸薬…オメプラゾール(オメプラール)
苦味:
抗炎症薬…アスピリン
向精神薬…リスペリドン(リスパダール)
5)加齢に伴う嚥下機能の低下
多くの高齢者はゆっくり食べる、やわらかいものを選んで食べるなど、意識的にも無意識的にも代償行動をとっていることが多い。高齢になると喉頭の位置自体が下降していき、誤嚥しやすい位置関係になることも嚥下障害に影響する一因だが、ほかにも多数あげられるので、特に注意が必要。
・う歯、義歯の問題(咀嚼力の低下)
・唾液量の低下
・粘膜の感覚低下・味覚の低下
・嚥下筋の筋力低下
・喉頭の解剖学的下降(正常な嚥下運動の妨げ)
・無症候性脳血管障害の存在
・注意力・集中力低下
・全身体力・免疫力の低下
・基礎疾患・内服薬剤
参考:誤嚥の分類
①嚥下前の誤嚥:嚥下反射が起こる前にだらだらと気道に食塊が入ってしまう。
舌背の挙上不全、舌の運動機能低下による食塊の保持・形成不全
口腔・咽頭の知覚低下による嚥下反射の遅延・消失
②嚥下中の誤嚥:嚥下反射時に喉頭閉鎖のタイミングがずれ、液体などで瞬間的に気道に入り込む。(喉頭挙上期型)
喉頭挙上範囲縮小、声門閉鎖不全
③嚥下後の誤嚥:飲み込んだ後、残ったものを誤嚥してしまう。(喉頭下降期型)
咽頭の蠕動不全・内圧低下、喉頭挙上範囲縮小によって喉頭蓋谷・梨状窩などに残留した食塊が喉頭腔から気管にオーバーフローする。
④混合型:1~3の混合型
⑤嚥下運動不全型:食道入口部開大不全
参考:フレイル、サルコペニア、老嚥
フレイル(frailty)…高齢期にさまざまな要因が関与して生じ、身体の多領域にわたる生理的予備力の低下によってストレスに対する脆弱性が増大し、重篤な健康問題(障害、施設入所、死亡など)を起こしやすい状態。簡単に言うと、加齢とともに、心身の活力が低下し、生活機能障害、要介護状態、死亡などの危険性が高くなった状態とされる。以下のうち、3つが当てはまればフレイルとされる。
①体重が減った (1年で体重が4.5kg以上、自然に減少)。
②疲労感を感じることがある。 ③筋力が低下したと思う。 ④歩くスピードが遅くなってしまった。 ⑤身体活動が低くなったと思う。
厚生労働省HPより引用
サルコペニア…高齢者において加齢に伴って生じる骨格筋量の低下
定義: 加齢に伴う筋力の低下
「sarco=筋肉」+「penia=喪失」のギリシャ語の造語
by Rosenberg 1988
病態: 速筋線維優位(2型)の萎縮と筋線維数・筋サテライト細胞数の低下
主にIGF-1(insulin-like growth factor-1)の加齢による低下が原因
診断: European Working Group on Sarcopenia in Older People:EWGSOP
1) 筋肉量の低下(low muscle mass)
2) 筋力の低下(low muscle strength)
3) 身体能力の低下(low physical performance)
重症度:
プレ・サルコペニア presarcopenia 1)のみ
サルコペニア sarcopenia 1)+ 2) または 3)
重症サルコペニア severe sarcopenia 1)+ 2)+ 3)
老嚥(Presbyphagia)…健常高齢者の生理的嚥下機能低下
2. 嚥下機能の評価
a.スクリーニングテスト
①反復唾液飲みテスト(repetitive saliva swallowing test:RSST)
患者に空嚥下を反復してもらい、嚥下反射の随意的な惹起能力を評価するスクリーニング法。
口腔乾燥がある場合には湿潤させてから空嚥下をしてもらう。
評価 30秒間に3回以上:正常
2回以下:問題あり
②改訂水飲みテスト(modified water swallow test:MWST)
3mlの冷水を口腔内に入れて嚥下してもらい、嚥下反射誘発の有無、むせ、呼吸の変化を評価する。3ml嚥下可能な場合には更に2回の嚥下運動を追加し評価する。
評価 判定不能:口から出す、無反応
1a:嚥下なし、むせなし、湿性嗄声or呼吸変化あり
1b:嚥下なし、むせあり
2 :嚥下あり、むせなし、呼吸変化あり
3a:嚥下あり、むせなし、湿性嗄声あり
3b:嚥下あり、むせあり
4 :嚥下あり、むせなし、湿性嗄声・呼吸変化なし
5 :4に加えて追加嚥下運動が30秒以内に2回可能
③フードテスト
ティースプーン1杯の(3~4g)のプリンなどを摂食、空嚥下の追加を指示30秒観察する。
評価 判定不能:口から出す、無反応
1a:嚥下なし、むせなし、湿性嗄声or呼吸変化あり
1b:嚥下なし、むせあり
2 :嚥下あり、むせなし、呼吸変化あり
3a:嚥下あり、むせなし、湿性嗄声あり
3b:嚥下あり、むせあり
3c:嚥下あり、むせあり、湿性嗄声なし、口腔内残留あり
4 :嚥下あり、むせなし、湿性嗄声なし、口腔内残留あり追加嚥下で残留消失
5 :嚥下あり、むせなし、湿性嗄声・呼吸変化なし、口腔内残留なし
④パルスオキシメーター
摂食場面でのモニターとして使用する
評価 90%以下or初期値より1分間の平均で3%低下⇒摂食中止
b.嚥下造影検査(VF)
X線透視下で造影剤を飲み込んでもらい、口腔、咽頭、食道の動き、構造異常、食塊の動きを評価する方法。不顕性誤嚥(silent aspiration)の検出も可能。
診断的VF ・食塊の動き(通過側、残留の有無・程度・部位)
・嚥下諸器官の動き、構造異常
・誤嚥の有無・程度・原因
・訓練・手術効果の判定
治療的VF ・代償法、リハビリテーション手技の効果確認(食塊通過、残留や誤嚥が改善するか)
・誤嚥や残留の少ない体位、食塊形態の設定
・治療方針の決定
・代替栄養法(OE法など)の設定
がらがらうがいのVF(VE/VFを愛でる会から引用)
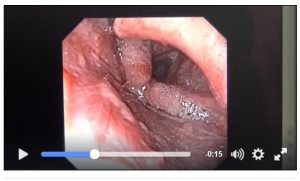
c.嚥下内視鏡検査(VE)
鼻咽腔喉頭ファイバースコープを用いて嚥下諸器官、食塊の動態などを観察する方法。
・被爆がない
・携帯性に優れベッドサイド、在宅での検査が可能
・実際の摂食場面での評価が可能
・粘膜、唾液の状態が直視下に観察可能
焼きそばとパンを同時に食べるとどうなるかのVE(VE/VFを愛でる会から引用)
参考:聖隷式嚥下質問表 Aが一つでもあれば嚥下障害、Bが一つでもあれば疑い
3. 食事介助の実際
直接訓練の内容は全ての摂食場面で共通して注意していかなければいけない事項であり、直接訓練を適切に行うことが適切な食事介助につながるとも考える。食事介助の方法で誤嚥を引き起こすことにも誤嚥を予防することにもなる。嚥下に問題のある方、高齢の方は食べ方に注意して介助するだけで安全で楽しいお食事になることが少なくない。
効果的な食事介助法
1)姿勢の工夫
①30度リクライニング位
・食べ物の取り込み、送り込みに障害のある人では30度にすることで重力の利用ができ、取り込みや送り込みがしやすくなる。
・気道と食道の関係は気管が前で食道が後ろに位置しており、リクライニング位をとれば位置関係は気管が上で食道が後ろになることから誤嚥が起こりにくくなる。
・30度リクライニング位では頸部が伸展しやすいので頸部前屈が条件。
・自己摂取の観点からは機能的ではない。安全を確認しながら徐々にベッドアップしていく。
(60度リクライニング位までは頸部前屈が必須)
②頸部前屈
・頚部が伸展していると咽頭と気道が直線になり、気道が開き誤嚥しやすくなる。頸部前屈すると咽頭と気道に角度がついて誤嚥しにくくなる。
・前頸筋群がリラックスし、嚥下筋の働きがスムーズになり嚥下に有利に働く。
・リクライニング位で頸部前屈にすると口峡が狭くなり、嚥下運動前に食べ物が咽頭に流れ込んで誤嚥することを防ぐ。
枕を二つし、頚部が伸展しないようにします。あごから胸まで3-4横指が入るくらいが目安。
嚥下障害ポケットマニュアル第2版 より引用
2)食物の形態
①嚥下食(固形物)
嚥下障害食として適する条件は、口腔内の移送や嚥下がしやすく、誤嚥しにくいことが第一であり、食材からやわらかくまとまりやすい食材を選び、調理工夫できることが望ましい。
嚥下しやすい食べ物
・密度が均一である
・適当な粘度があって、ばらばらになりにくい
・口腔や咽頭を通過するときに変化しやすい
・べたつかず、粘膜にくっつきにくいこと
例 ゼリーよせ、テリーヌ、あんかけ、とろろ賭け、卵豆腐、鯵のたたき、ゼラチンゼリー
嚥下しにくい食べ物
・ぱさつくもの:焼き魚、ゆで卵、おから、ピーナッツ、枝豆、大豆など
・うまく噛めないもの:かまぼこ、こんにゃく、のりなど
・のどにはりつくもの:餅、海苔、わかめなど
・異なる性状が混在しているもの:がんもどき、高野豆腐、みかん、スイカなど
・繊維の強いもの:ごぼう、ふき、小松菜など
・水分:水、お茶、ジュースなど
嚥下に不向きな食材でもたとえば煮物に含まれる水分にはとろみをつけ、魚にはあんをかける、ミキサーにかけるなどで食塊形成しやすく安全に嚥下できる場合もある。
嚥下調整食(日本摂食嚥下リハビリテーション学会2013):
摂食嚥下障害患者のための食事基準の統一にむけて
②水分の摂取
液体はさらっとし、まとまりが悪く、咽頭に流れるスピードが速いものです。そのため飲み込みの準備が十分できないままに流れるため、誤嚥しやすいと言われます。そこで、粘度(トロミ)を付ける事によって、まとまりをよくし、咽頭に流れ込む速度をゆっくりにすることで、嚥下の準備ができ、タイミングが取りやすくなるため、水分にトロミ剤を使用します。
増粘剤のリスク
増粘剤は、①商品によって同じ量を使用しても、とろみのつき方が違う、②溶かす温度や時間、溶解
方法によって硬さが変化する、この2点があげられ、粘度のつけすぎは張り付きが強くなり、かえって窒息
や残留の原因になるため、適切なトロミを作ることが重要となります。
適切な濃度
一般的には、スプーンですくって落としたときに、軽く糸を引く程度が適切とされる。
摂取方法
増粘剤を使用しなくても、一口量を守り少量ずつであれば摂取できる方もいます。同様に、増粘剤によりトロミをつけても、一口量が増す事により誤嚥のリスクが高まるため、トロミに濃度だけでなく摂取方法・一口量は患者に注意が必要となります。
③一口量
・水のみテストやVF検査などの状況である程度予測する
・食物形態で異なる
・少量の方が誤嚥しにくいが、感覚低下のある方は少なすぎる量では嚥下反射が誘発されないことがある
・スプーンの選択
小さく、薄く、平たく、柄の長いスプーンが最適。持ちやすく、滑りにくいもの。
大きなスプーンでは取り込みしにくく、誤嚥しやすいので、はじめは小さなスプーンで開始し、徐々に能力に合わせて大きなものに変えていく。
嚥下障害ポケットマニュアル第2版 より引用
④摂取方法
・複数回嚥下:飲み込む力が弱くなっている場合、一口に一回の嚥下では処理できないため、一口について複数回飲み込む事を促し、残留を防ぐ。
適応:全症例
・交互嚥下:違う物性の物を交互に摂取し、残留を除去する。キザミのおかずを摂取後、トロミ茶を飲む。
適応:全症例
特にべたつきやぱさつきのあるものを摂食後にゼラチンゼリーを与えると、口腔残留や咽頭残留がクリアされる。水分がのめる患者は、適度に水分摂取をすすめる。
・傾き嚥下
適応:舌や咽頭の片側麻痺・機能不全の患者
方法:健側肩にクッションを入れるなどし、「健常側を下、麻痺側を上」にし食塊が重力に引かれ、口腔内の健側を通るようにするとスムーズに安全に嚥下できる。
・横向き嚥下
適応:咽頭の片側麻痺、片側の輪状咽頭筋弛緩不全、喉頭の片側切除の患者
方法:患側に頭部を回旋することにより患側の梨状窩が閉じ、相対的に健側の梨状窩がひろくなって食塊が健側に導かれ易くなる。
・息こらえ嚥下:飲食物を口に入れたら,鼻から大きく息を吸って,しっかり息をこらえて,飲食物を飲み込み,咳払いをする,あるいは口から勢いよく息を吐き出す.意識的に息こらえをすることにより,嚥下動作直前から嚥下動作中に声門を閉鎖する.遅延の間も声門を閉鎖する.
・奥舌の上へ食塊を入れる
・発声・咳払いを促す:食事開始後にガラガラ声になるなど、声の変化は食べ物がのどに残留しているサイン。声をだして、ガラガラ声だと空咳を促す事で、残留している物を喀出する。
参考:食器の工夫
食器の工夫でも摂食量が増えたり、訓練に使用できます。先ず、食器を置くマットは、食器が滑らないものを使用、または滑り止めのついた食器を使用。食器は、傾斜がついて片側が深く、皿の口に返しがついているものや、食事量がわかりやすい目盛りのあるものなどがあります。食器はできるだけ、白飯が認知しやすい濃い色の食器を用いることも、先行期の障害患者には有用です。
⑤介助者の注意点
・患者と同じ目の高さで介助する(患者が見上げることで、頸部が後屈しないように)
・患者の覚醒を十分確認する
・患者に食事への準備・自覚するタイミングを十分にみはからう
・食物が口にある間と嚥下直後は話しかけない
・摂食のペースを守るために介助者もゆったりとした態度で接する
・材料名・料理名などを知らせ食欲促進に努める
・介助する人が統一した方法で行えるようにする(ベッドサイドに摂取方法を掲示するなど)
・激しい咳やむせ、呼吸の変化があったときには一時食事を中止する
・疲労の様子を見ながら摂食をすすめる(30分くらいが目安)
・食後すぐは体を起こしておく(逆流を防ぐため)
*摂食条件表の勧め:患者さんの状態は毎日変化します。その時々の状態に応じたベストな食事介助を行うため、さらには摂食嚥下の注意事項をしらない家族への注意として、摂食条件を簡単にまとめた摂食嚥下表を常にベッドサイドにおいておくのは、非常に有用です。できれば、ラミネートされたものを使用して、常に水性ペンで書き替えができて、最新の情報が記載できるようにしましょう。
参考:投薬方法
基本的には食事形態に合わせた方法で、内服を行います。
①粉薬の場合
・粉薬を少量(1、2口で飲める量)の水で溶解した後に、上記の水を飲む時と同じ程度のとろみをつける。
・1~2口分の食事に混ぜて投薬する。
※食事全体に混ぜない 例)食べる前のお粥のお椀の中にいれる
②簡易懸濁法
簡易懸濁法は、温かい湯(約55℃)に錠剤をいれ薬10分間放置し溶解する方法です。本来は、経管的投与に用いる法なので、溶解により苦味などが強くなることを考慮して適応を決定する。また、懸濁に用いる量は最小限で、同量である事が望ましい。投与前に増粘剤を添加する。
③ゼリー埋没法
錠剤を図のように、ゼリーの中に埋め込み、丸のみしていただく。
摂食嚥下ポケットマニュアル第2版 より引用
在宅でできる摂食嚥下障害患者の食事開始アセスメント
摂食嚥下管理における情報共有・地域連携のすすめ
4. 摂食嚥下障害患者の栄養療法とリハビリテーション
嚥下訓練
嚥下訓練の種類
・間接訓練(基礎的嚥下訓練)
嚥下器官へ刺激や運動を加えて間接的に嚥下を改善=機能改善アプローチ
・直接訓練(摂食訓練)
姿勢や摂取方法の統制といった方法で直接的に障害を代償=代償的アプローチ
間接訓練
目的 食物を用いず、嚥下器官に刺激や運動を加えることで嚥下機能を改善させる
摂食・嚥下に関する筋群の運動訓練、呼吸訓練、嚥下反射を誘発・強化する
摂食前の準備体操として行うと誤嚥を減らす効果がある
・頸、肩のリラクセーション
・口腔運動
・音声訓練・呼吸訓練…声門閉鎖・喉頭挙上の運動改善
・構音訓練…舌・口唇・軟口蓋・喉頭の運動改善
・口腔内冷却刺激…嚥下反射の促進
・嚥下パターン訓練…代償的パターンの獲得・誤嚥物の喀出
直接訓練
摂食訓練の原則:食事開始の原則
・意識清明で全身状態が安定している患者を対象
・呼吸状態が良好
・嚥下反射を認める
・誤嚥の兆候がない
・咳ができる
・医師による熱型、炎症反応、白血球などの定期的チェックを受けながら行う
・食事回数、食事内容、姿勢などは容易なものから難度の高いものへ段階的に移行
・嚥下機能以上のものを摂取すると生命に危険があることを十分説明する
日本摂食・嚥下リハビリテーション学会による訓練法のまとめ(改訂2010)
1.基礎訓練及び間接訓練
1)嚥下体操
食事の前に口を動かしておくことで食べ易く、飲み込み易くします。
気管に誤って食べ物が入ってしまう誤嚥の予防にもなります。
1、首のリラクセーション (各10回ゆっくり行ってください)
突っ張りを感じるまでゆっくり動かします。
 |
 |
 |
| 1.前後に | 2.左右に | 3.回します |
 |
||
| 4.肩を持ち上げすとんと落とす。 |
2、口唇の運動 (各10回程度繰り返してください)
 |
 |
 |
| 1.「う」すぼめる | 2.「い」引く | 3.大きく開ける・しっかり閉じる |
 |
||
| 4.頬を膨らます・へこます |
3、舌の運動 (各10回程度繰り返してください)
 |
  |
 |
| 1.出す・引っ込める | 2.上・下 | 3.左・右 |
4、発声練習 (各10回程度繰り返してください)
 |
 |
 |
| 1.パパパ | 2.タタタ | 3.カカカ |
5、空嚥下
唾をゴクンと飲んでください。うまく行えない場合は口腔内を少し湿らし、行ってみてください。2〜3回ゴクンを行ってみてください。
2)頸部可動域訓練
意義
頸部拘縮の改善,予防および頸部のリラクセーションを目的として行う.
主な対象者
脳血管障害,パーキンソン病,頭頸部癌術後等で頸部可動域制限の認められる患者,高齢者全般.
具体的方法
患者自身が,頸部の回旋,前後屈を行う.術者は,そのときの頸部の可動域よりも若干範囲が広くなる程度に,前屈,後屈,左回旋,右回旋を徒手的に介助する.
注意点
患者には姿勢を安定させ,苦痛を伴わない範囲で可動域を広げる.
3)口唇・舌・頬のマッサージ
意義
口腔器官の拘縮予防,および機能向上を目的とし,口腔相障害に適応とされる.
主な対象
脳血管障害等による口腔相障害,口腔癌術後患者,高齢者全般.
具体的方法
・口唇:第1 指と第2 指で上口唇に対して,伸ばしたり縮めたりを繰り返す.下口唇に対しても同様に行う.
・舌:第1 指と第2 指で舌先を上下から挟み,舌を外へと引く,内へと押すを繰り返す.第2,3 指で舌の側面を押す,タッピングするなどの操作を加える.
・頬:術者は頬を手のひらで揉んだり,内側から手指(母指など)で内側から伸張させたり,収縮を繰り返す等の操作を加える.
・電動歯ブラシを使用して,その振動を口唇,舌,頬に与える.
〈備考〉 術者は手袋を装着する.同時に舌のストレッチ運動,抵抗運動,口唇閉鎖運動も行うと効果的である.電動歯ブラシ使用にあたっては,粘膜を傷つけないように,歯ブラシの背をあてて振動を与える.
4)氷を用いた嚥下訓練
意義
口に含んだ氷の冷刺激によって嚥下反射を誘発する.通称,氷なめ訓練と呼ばれる.
主な対象者
空嚥下が困難な患者.認知症,偽性球麻痺など.
具体的方法
小さめの氷を口に含み,溶けてきた水を飲み込んでもらう.氷の口腔内保持が困難な患者では,氷をガーゼで包んでデンタルフロスで縛って保持するなど,氷が咽頭に落ち込まないよう注意する必要がある(基礎訓練).氷のかけら(ice chip)をそのまま飲み込む方法もあり,ice chip swallow と呼ばれ直接訓練の導入によく用いられる.
5)舌前方保持嚥下訓練(Tongue holding maneuver, Masako’s maneuver,舌突出嚥下訓練)
意義
本法は,咽頭収縮筋に対する間接訓練法として考案された.咽頭収縮筋は上・中・下に分けられるが,嚥下時には咽頭腔を狭める,いわゆる蠕動様収縮運動を行って食塊移送に関与する.本法施行時は舌が前方に固定されるので,嚥下動作時に咽頭収縮筋のうち,舌根部に起始の一部をもつ上咽頭収縮筋の収縮運動に負荷がかかり,同筋の筋力強化が期待できる.
主な対象者
咽頭収縮力が低下した患者(嚥下造影検査にて,嚥下時に咽頭部の蠕動様収縮運動の低下あるいは不全,咽頭残留を認める場合など).
具体的方法
舌尖部を口腔外にできるだけ突き出させた状態で,前歯部で舌を噛んで舌を保持する.そして,この状態を保ったまま,空嚥下(唾液嚥下)をするよう指示する.この手技は間接訓練としてのみ行い,直接訓練で行うことは避ける.
注意点
前方に保持した舌を強く噛んで傷つけないように,顎の開閉運動と保持のコントロールができるようにあらかじめ確認,訓練しておく.
6) チューブのみ訓練
意義
繰り返しチューブ(カテーテル)を嚥下することにより,嚥下反射の惹起性を改善させ,喉頭挙上運動の速度および距離(変位量)を改善させる.また,舌による送り込み運動,咽頭期嚥下運動の協調性を改善させる効果も期待できる.
主な対象者
嚥下反射の惹起性,嚥下運動の協調性に問題のある場合.誤嚥のリスクが高く直接訓練が困難な場合.
具体的方法
12~16F 程度のフィーディングチューブを経口的に(gag* があって経口的にできないときは経鼻的に行うこともよい)挿入し,梨状窩から食道入口部へ進め,さらに20 cm ほど挿入したところで,チューブの先端が食道入口部から咽頭腔へ逸脱しない程度で嚥下動作に同期させながらチューブの出し入れを行う.口腔期の送り込みを目的とした場合には,チューブを舌面上に置き,舌で咽頭へ送り込んで嚥下をさせる.導入時には訓練者が用手的に挿入し,徐々に自力で嚥下できるようにする.
注意点など
口腔からチューブ挿入を行う場合,gag が強い場合には舌でチューブをなめることから開始し,徐々に刺激に慣らす.どうしても困難な場合は無理に実施しない.
* Gag reflex は咽頭反射,絞扼反射と訳される.咽頭反射(pharyngeal reflex)は本来,咽頭粘膜を刺激したときに起こる軟口蓋の挙上反射を指しているが,絞扼反射と同義に使用されることも多い.Gag reflex は本来,絞扼反射のことであり,咽頭粘膜刺激で咽頭収縮による咽頭の閉鎖(絞扼),軟口蓋挙上,舌の後退などの反射である。
7)頭部挙上訓練(シャキア・エクササイズShaker exercise, Head Raising exercise, Head Lift exercise)
意義
舌骨上筋群など喉頭挙上に関わる筋の筋力強化を行い,喉頭の前上方運動を改善して食道入口部の開大を図る.食道入口部の食塊通過を促進し,咽頭残留(特に下咽頭残留)を少なくする効果がある.
主な対象者
喉頭の前方や上方への運動が低下しており,その結果,食道入口部(輪状咽頭筋部,咽頭食道接合部PES,食道括約筋部UES)の開大が減少している患者.球麻痺.一般高齢者.
具体的方法
1) 挙上位の保持(等尺性運動):仰臥位で肩を床につけたまま,頭だけをつま先が見えるまでできるだけ高く上げる.「1 分間挙上位を保持した後,1 分間休む」.これを3 回繰り返す.
2) 反復挙上運動:同じく仰臥位で頭部の上げ下げ(up and down)を30 回連続して繰り返す.
1)2)を1 日3 回,6 週間続ける.なお,喉頭挙上筋群を徒手的に鍛える方法が杉浦らによって報告されている.これは,額に抵抗を加えつつ,頸部を前屈させる方法であり,PT,ST などが訓練として行う際に有用と思われる.
注意点
負荷が大きいので,症例によって適宜,強度や頻度を調節する必要がある.
8)バルーン法(バルーン拡張法,バルーン訓練法)
意義
本邦でかなり広く行われている輪状咽頭筋機能不全に対する訓練法である.角谷らや北條らの報告があり,訓練として膀胱バルーンを用いて,主に食道入口部(輪状咽頭筋部)を繰り返し拡張する.従来から知られている食道ブジー法(特別な食道拡張用のブジーカテーテルを使用,癌や食道の手術後狭窄に一期的に行うもの)とは異なる.
主な対象者
ワレンベルグ症候群,多発性筋炎,特発性輪状咽頭嚥下障害などで,機能的に上部食道括約筋(輪状咽頭筋,食道入口部,咽頭食道接合部)が開大せず,食道入口部の食塊通過(咽頭クリアランス)が悪い症例.
具体的な手技
経口的(ないし経鼻的)にバルーンカテーテルを食道まで挿入し,バルーンを拡張させて引き抜いてくる.その際,①単純に引き抜き,②嚥下同期引き抜き,③間欠拡張(最も狭い部分で脱気と増気をしてバルーンの径の縮小拡大を繰り返す),④バルーン嚥下法などの手技を選択する.
注意点など
迷走神経反射,局所の損傷などが起こりうる危険を伴う手技である.適応の確認,経験豊富な医師の判断と監視下にて十分な説明と同意,実施上の注意,リスク管理ができる体制で実施すべきである.
9)ブローイング訓練(Blowing exercise)
意義
吹く動作(口腔気流)により鼻咽腔が反射的に閉鎖されることを利用して,鼻咽腔閉鎖に関わる神経・筋群の機能を改善させる.また,ソフトブローイング* は気管内圧を上昇させ,気道の虚脱を防ぐ効果や呼気持続時間を延長させる効果など,口すぼめ呼吸と同様の効果が期待できる.
* ソフトブローイングに対し,玩具のラッパや細く切ったティッシュペーパーを吹くハードブローイングという方法がある.これは主に,ソフトブローイングが困難な年少児や重度な軟口蓋麻痺患者の評価として用いる。
主な対象者
鼻咽腔閉鎖不全により水分,食物が鼻咽腔へ逆流する場合,呼吸機能低下がある場合.
具体的方法
コップに水を入れ,ストローでぶくぶくと泡が立つように吹く.うまく泡立たないときには指で鼻をふさいで介助し,徐々に介助を減らしていくとよい.さらに,ストローの太さや長さを変える,コップの水の粘度を変えるなどによって,難易度を調整する.ストローでコップの水を吹くかわりに,ろうそくの火や細く裂いたティッシュペーパーを吹いてもよい.
注意事項など
あまり過度に行うと,過呼吸になるおそれがある.なお,鼻咽腔への逆流は,食道入口部の開大不全など下咽頭の圧の影響も受けることがあるので,鼻咽頭逆流現象がみられても鼻咽頭機能閉鎖不全と即断してはならない.内視鏡で鼻咽腔閉鎖機能を確認するとよい.
10)プッシング・プリング訓練(Pushing exercise/Pulling exercise)
意義
押したり持ち上げたりといった上肢に力を入れる運動により,反射的に息こらえが起こることを利用して,軟口蓋の挙上,声帯の内転を改善させることを目的とした訓練.
主な対象者
脳血管障害,末梢性反回神経麻痺,挿管後など局所的な感覚運動低下により声門閉鎖不全がある場合.
具体的方法
1. 壁や机を押す,肩からこぶしを振り下ろす等のプッシング動作を練習.
2. 動作とともに強い発声をする.
3. ある程度,響く声が出るようになったら,徐々に動作を減らしていく.
プッシング動作のかわりに,椅子の底面や肘掛けを引っ張ったり,両手を前でつないで外方へ引っ張るというプリング動作でもよい.上肢の運動麻痺や認知障害の状態によって使いわける.また,声を出さずに強い息止めだけを行う方法もある.実際に期待した運動になっているかどうか,内視鏡での確認が必要である.
注意点など
高血圧,不整脈など循環器疾患がある場合には,症状を悪化させる場合があるため適応を十分に検討する.
11)冷圧刺激(Thermal-tactile stimulation)
意義
前口蓋弓に冷温刺激や触圧刺激を加えることで,嚥下を誘発するための感受性を高め,実際に嚥下するときに咽頭期の誘発を高めるとされている.
主な対象者
嚥下反射惹起不全など.
具体的な方法
刺激子には,凍らせた綿棒,氷で冷やした間接喉頭鏡,舌圧子,スプーンなどを用い,口腔咽頭境界または口蓋弓に対して冷刺激を行う.レモン水などで味覚刺激を加えることもある.Logemannによる手順では,患者に口をあけてもらい,冷やしておいた間接喉頭鏡の背面を,前口蓋弓の基部に付け,上下に5 回こする.左右あわせて10~15 分行い,これを1 日に4~5 回繰り返す.口の中に食物を溜めたまま嚥下運動が起こらない患者に対する,嚥下開始の誘発法としても有効である.
12)のどのアイスマッサージ
意義
凍らせた綿棒に水をつけ,前口蓋弓のみならず,舌根部や咽頭後壁の粘膜面を軽くなぜたり,押したりして,マッサージ効果により嚥下反射を誘発する方法である.11)とは異なる手技である.
主な対象者
随意的嚥下ができない患者全般.意識が低下している,指示に従えない,開口してくれない,などの患者にも実施可能.基礎的嚥下訓練としてばかりでなく,摂食前の準備として,あるいは食事中に動きが止まってしまったときの嚥下誘発にも広く用いられている.
具体的方法
前口蓋弓からgag が消失している患者では,舌根部から咽頭後壁を凍らせた綿棒に水をつけて刺激し,その直後に空嚥下を促す.
注意点など
咽頭反射(gag)が強い場合には行わないこと.綿が棒からはずれないようにしっかり巻き付けた綿棒を使用すること.
Ⅱ 摂食訓練(直接訓練)
1)息こらえ嚥下(法)< Supraglottic swallow >(声門閉鎖嚥下法,声門越え嚥下法)
意義
嚥下中の誤嚥を防ぐと同時に,気管に入り込んだ飲食物を喀出する効果がある.嚥下動作前と嚥下動作中に,声帯レベルでの気道閉鎖を確実にするために工夫された手技である.
主な対象者
嚥下中に誤嚥をきたす患者.適応となる嚥下障害は声門閉鎖の遅延または減弱あるいは咽頭期嚥下の遅延を認める症例.
具体的な方法
飲食物を口に入れたら,鼻から大きく息を吸って,しっかり息をこらえて,飲食物を飲み込み,咳払いをする,あるいは口から勢いよく息を吐き出す.意識的に息こらえをすることにより,嚥下動作直前から嚥下動作中に声門を閉鎖する.遅延の間も声門を閉鎖する.
*強い息こらえ嚥下法,喉頭閉鎖嚥下法< Super-supraglottic swallow >
これは嚥下動作前,嚥下動作中に,喉頭前庭部での閉鎖を確実にするために工夫された手技である.適応となる嚥下障害は,喉頭前庭から仮声帯部の閉鎖の減弱を認める症例である.強く息こらえをすることにより披裂軟骨は前方に傾斜し,嚥下動作直前から嚥下動作中に喉頭前庭から仮声帯部の閉鎖を促進する.
*< Pseudo-supraglottic swallow > 基礎訓練として,食物を使わずに「大きく息を吸って空嚥下をし,その後息を吐き出す」方法.
注意点など
ポイントは鼻から息を吸い,口から吐き出すこと.飲食物を口に含んだままで息を吸うと,気管に吸い込む危険がある.口腔内に飲食物を保持できない患者は不適応である.
2) 頸部突出法
意義
下顎骨(舌骨)喉頭連結術(いわゆる棚橋法)術後患者において,下顎を前突させることにより連結された喉頭を前方に引き出し,食塊の送り込みに合わせて食道入口部を意図的に開く方法.本来中枢制御により行われる咽頭期嚥下の運動を随意的(意図的)に発動させ遂行させるものである.
主な対象者
棚橋法術後患者が対象であるが,一部の球麻痺患者の輪状咽頭嚥下障害に対しても有効なことがある.
具体的な方法
頸部を前屈した位置から,食塊の咽頭への送り込みのタイミングに合わせて顎を前方に突き出す.棚橋法の術後のように下顎と舌骨,甲状軟骨が手術でつながっていて,輪状咽頭筋が切断されている場合には,下顎の前方への動きで食道入口部が開き,食塊の通過が可能となる.下顎の突出を促す方法として頬杖をつく方法もある.
注意点など
本法は基本的に棚橋法の術後に行う方法であるが,輪状咽頭筋切断術だけの場合も頸部突出はかなり有効である.手術を受けていない症例では無効であるが,時にこの方法で食道入口部が開く場合がある.実施する場合はVF などで評価して行うことを推奨する.
3) 前頸部皮膚用手刺激によるによる嚥下反射促通手技
意義
前頸部を軽擦することにより,嚥下反射の惹起を促す.直接訓練の際,嚥下反射惹起に時間を要する場合に用いる.
主な対象者
嚥下反射惹起性が低下している場合.認知症,嚥下失行等により送り込み運動が停止する場合.
具体的方法
患者に飲み込むよう指示し,甲状軟骨部から下顎下面にかけて指で上下に摩擦刺激を繰り返す.
注意点
頸部を伸展させないこと,またあまり強く皮膚を押さないことに注意する.
4)努力嚥下,エフォートフルスワロー(Effortful swallow,Hard swallow)
意義
力を入れて飲み込むことにより,舌根部の後退運動を強め,喉頭蓋谷への残留を減少させる.
主な対象者
舌根後退運動が低下し,食物が喉頭蓋谷に残留する患者.
具体的方法
舌に力を入れ口蓋に強く押しつけながら嚥下する.嚥下に関するすべての筋肉に力を入れて絞り込むように飲み込む.実際に食塊を用いる場合は,食塊を上後方へ送り込むことを意識させる.
注意点など
血圧上昇など.
5)メンデルソン手技(Mendelsohn* maneuver)
意義
舌骨喉頭挙上の運動範囲の拡大と,挙上持続時間の延長を目的とする.メンデルソン手技を用いた場合に残留と誤嚥が減少したと報告される.また,メンデルソン手技を用いて訓練した後に嚥下機能が改善し,持続効果もあるという報告があり,リハビリテーション機能訓練としても有用であると考えられる.
主な対象者
機能的原因(特に球麻痺),器質的原因.舌骨喉頭挙上不全,咽頭収縮不全等により咽頭残留があり,誤嚥する危険性がある場合.
具体的な方法
舌骨喉頭挙上(hyolaryngeal elevation)と咽頭収縮(pharyngeal contraction)がピークに達した時点で嚥下を一時停止するように指示し(嚥下したとき,のどぼとけが最も高い位置に保つように指示する),この状態を数秒間保った後,力を抜いて嚥下前の状態に戻すように指示する.はじめは訓練者が手を添えて喉頭挙上を介助するのもよい.
注意点など
メンデルソン手技の欠点は,患者にやり方を指導するのが難しいというということである.のどぼとけがいちばん上に上がったときに,のどの筋肉に力を入れ,のどを絞めるようにして数秒間その状態を保つように指導する方法もある.メンデルソン手技を正しく行うと,咽頭期嚥下時間の延長によって嚥下性無呼吸時間(apneic phase of theswallow)が長くなるという面がある.無呼吸時間の延長は,呼吸器疾患の患者や,重度の嚥下と呼吸の協調不全患者には禁忌である.
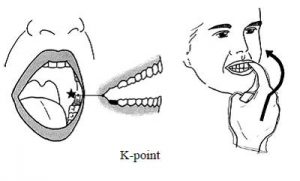
6)K-point 刺激
意義
偽性(仮性)球麻痺患者に対して嚥下反射を誘発したり,開口を促したりすることができる.
主な対象者
重症偽性球麻痺(仮性球麻痺)で食塊を口に入れても嚥下が誘発されない場合.咬反射のために開口不可で食塊を口に入れることができない,口腔ケアができない場合.
具体的な方法
嚥下を誘発する場合は,K-pointを湿らせた綿棒や凍らせた綿棒(アイスマッサージ棒),スプーンや舌圧子で軽く刺激(さわる程度)する.有効な場合は,咀嚼様運動に続いて嚥下(空嚥下)が誘発される.食品を口に入れても嚥下してくれない患者の場合は,丸飲みしてもよい食品を口に入れた後にK-point 刺激をすると,引き続いて嚥下が起こる.咬反射のために開口してくれない場合,Kpoint刺激をしている間は開口が促されるために,口腔ケアができる.
注意点など
左右差がある場合は,有効なほうを刺激する.刺激により粘膜を傷つけないようにする.
7) 頸部回旋(Head rotation*)(別名:横向き嚥下)
意義
頸部を回旋すると咽頭腔の形態が変化し,食塊が咽頭の非回旋側へ誘導される.また,非回旋側の食道入口部静止圧が低下することも知られている.これを応用して,咽頭残留の軽減や誤嚥の防止を期待する手技である.嚥下前から頸部を回旋する「嚥下前頸部回旋」と,嚥下後に頸部を回旋して嚥下を追加する「嚥下後頸部回旋空嚥下」とがある.
主な対象者
咽頭機能に左右差があり,片側性の咽頭残留を認める例.
具体的な方法
咽頭機能の悪い側(患側)に頸部を回旋後,嚥下する.回旋の程度には定説がない.十分かつ努力を要しな
い程度の回旋角度が適切と考えられる.実際には,嚥下造影(正面像)などで効果を確認して行うことが望ましい.回旋のタイミングは捕食前からが確実であるが,口腔保持ができて咽頭流入に伴う誤嚥のリスクが少なければ,嚥下直前に回旋しても効果がある(嚥下前頸部回旋).また,嚥下後に残留がみられたとき,非残留側に回旋して空嚥下を行って残留の除去を試みる方法もよく行われる(嚥下後回旋空嚥下).
注意点など
最大可動域位(正常者では70 度とされるが,人によって異なる)では,過度な努力による筋緊張が嚥下に悪影響を及ぼしうるので注意する.無理のない頸部回旋を行う.特に,頸椎疾患やその術後患者では注意が必要である.仰臥位では,回旋側が下側になり,食塊が重力で回旋側に誘導されるので注意する.このときは,健側を下にした側臥位を併用して対処する.
8)交互嚥下
意義
異なる形態の食塊が交互に入ることが,咽頭残留の除去に物理的に有利に働く.特に,べたつきやぱさつきのある食物の後にゼラチンゼリーを与えると,口腔残留や咽頭残留がクリアされる.このことから,食事の最後はゼラチンゼリーで終了するとよいとされている.咽頭残留に限らず,口腔や食道の残留にも効果がある.
主な対象者
咽頭残留のある患者.
具体的方法
固形物と流動物を交互に嚥下させる.汁物でむせる症例では,汁物をごく少量とするのがコツ.べたつくものとゼラチンゼリーや残留の少ないゼリーとの交互嚥下がよく行われる.水分誤嚥のない場合には水が最も残留が少なく,かつ残留した場合でも汚染につながらないため,食事の最後には水(ないしお茶)を嚥下するとよい.これは,われわれ一般人でも同様である.
9) 一側嚥下(健側を下にした半側臥位と頸部回旋姿勢のコンビネーション)
意義
本法は,健側傾斜姿勢1)と頸部回旋姿勢2–4)を併用することにより食道入口部の通過障害を改善させる手法で,器質性(静的)嚥下障害,運動障害性(機能性,動的)嚥下障害の両者に適用することができる.
<健側傾斜姿勢の効果>
1) 重力を利用して,患側と比べ運動機能も感覚機能も優れた健側に食塊を送り込む.
2) 食塊の流れを遅くし,送り込み操作を容易にする.
<頸部回旋姿勢の効果>(2 「頸部回旋」の項参照)
1) 患側の梨状窩を狭くして健側の梨状窩を拡大する.
2) 甲状軟骨に外圧を加え,声門閉鎖を強化する.
3) 輪状軟骨が前方に引かれ,食道入口部の括約機構を弱める.
主な対象者
食道入口部の通過障害を呈する患者全般.
具体的方法
頭部と体幹を健側に傾斜させると同時に,頭頸部を患側に回旋させる.
注意点など本姿勢の効果は,嚥下造影検査下で判定することが望ましい.
10) 鼻つまみ嚥下
意義
鼻をつまみ鼻腔からの空気流出を防いで嚥下することで,鼻腔への逆流を防止する.また,嚥下時の咽頭圧が鼻腔へ逃げるのを防止し,咽頭残留を減少させる.
主な対象者
軟口蓋麻痺と咽頭収縮不良に伴う鼻咽腔閉鎖不全がある場合.食道入口部開大不全,または開大のタイミングのずれにより鼻腔逆流を認める場合.食事中に鼻汁やくしゃみがある場合は鼻腔逆流が強く疑われる.
具体的方法
飲食物を口中へ入れた後,用手的に鼻をつまんだ状態で嚥下する.
11)複数回嚥下
意義
一口につき2 回以上嚥下することで咽頭残留を除去し,嚥下後の誤嚥を防止する方法.
主な対象者
咽頭残留を認める(疑われる)場合.
具体的方法
一回嚥下した後,咽頭残留感の有無にかかわらず,2 度以上の複数回の空嚥下をしてもらう.
注意事項
自覚的には残留感がない場合も多いので,VF やVE での評価や嚥下後の湿性嗄声で適応を判断する.
5. 摂食嚥下障害の栄養療法
1. 脳卒中患者の摂食嚥下障害に対する栄養療法
✓早期に経腸栄養を開始した患者(1週間以内)は、静脈栄養を行って経腸栄養の開始
が遅れた患者に比べて、6か月後の死亡率が低かった(42.4% vs 48.1%)。
✓経鼻胃管の口径は逆流には関係しないが、太いチューブは訓練に影響する。
✓PEGに関しては、発症後7~10日以内の急性期に行った群の方が、経鼻経管栄養を行った群よりも死亡率が高く、機能予後も悪かったという報告あり。これに対して、1か月後にPEG栄養を開始した患者は、経鼻経管栄養患者に比較して栄養状態も予後もよかったとの報告あり。したがって、PEGの実施は、先ず細径の経鼻経管栄養を行いつつ、嚥下訓練の効果をみながら、長期が予想される場合に1か月を目安に施行する。
✓亜急性期は経腸栄養を中心に栄養管理を行い、摂食・嚥下機能評価を行って安全に経口摂取に移行することを目指す。
✓慢性期は経口摂取への移行が望ましいが、経腸栄養が長期になる場合や摂食・嚥下障害が強い場合は胃瘻などを活用する(食べるためのPEG)。
✓急性期(発症から1週間以内)は、静脈栄養のみ。亜急性期(発症から3,4週間以内)の神経症状が安定するまでは、状態に応じた栄養管理とリハビリを開始する。発症後1ヶ月以降の慢性期は嚥下の評価を行い、長期方針をたてる。
急性期(発症または手術後3~4日)・・・脳浮腫がピークとなり、約1週間で軽快する。脳の治療を優先しながらPPNを行い、できるだけ早期より(3~4日目)経腸栄養を開始する。脳圧亢進などのために嘔吐が続くときには、経口摂取は避ける。
亜急性期(発症後または手術後3~4週間)・・・できる限り経口摂取を進めていくが、嘔吐や合併症のために困難な場合はTPN、摂食・嚥下障害があれば評価を行い、訓練を開始する。PPNから経口摂取、経腸栄養へ移行していく。
慢性期・・・神経症状が固定する時期で、意識状態や嚥下機能で栄養療法を決定していく。経口摂取が不十分であれば、ENを行うが、長期の場合にはPEGを考慮する。
2. 認知症の摂食嚥下障害に対する栄養療法(認知症参照)
3. サルコペニア、老嚥による摂食嚥下障害に対する栄養療法
✓ 投与エネルギー量は、20~30kcal/kg(現体重)/日に設定する。
✓ 炭水化物の投与量は、健常高齢者と同等。
✓ 脂質は、骨格筋量の減少や運動負荷を勘案してやや控えめに設定。
✓ タンパク質は、1.0~1.5g/kgを目安に十分量を投与する。
✓ BCAAは有用な可能性があり、リハビリテーションの前後に摂取をすすめる。 ✓ ロイシン、ミルクプロテインに有用性があるかもしれない。
✓ ビタミンD700~1000IU/日(1.75~2.5μg/日)摂取で転倒リスクが減少し、筋量・筋力増大の可能性あり。
✓ ビタミンB6、B12もホモシスティン濃度が上昇し、有効な可能性。
✓ 抗酸化薬(ビタミンACEなど)や降圧薬ACE阻害剤が有用との報告もあるが、エビデンスはない。
✓ ホルモン剤(成長ホルモン、テストステロン、エストロゲン)の投与が有用な可能性もあるが、副作用の面から推奨されない。
✓ クレアチニン、HMB(βヒドロキシβメチル酪酸)、ω-3系脂肪酸なども検討されている
6. 摂食・嚥下に対する呼吸リハビリ(誤嚥への対応)
・摂食時の誤嚥への応急的な対応(空咳、ハッフィング、腹式呼吸、口すぼめ呼吸など)
・誤嚥性肺炎への対応、痰の除去(体位ドレナージ、スクイ-ジングなど)
・誤嚥予防対策のための呼吸筋強化(腹式呼吸、口すぼめ呼吸、ハッフィングなど)
ハッフィング 空咳
効果:誤嚥物、痰の排出を促し、気道内を清浄化する。
方法:最大呼気から、声を出さずにできるだけ速く息をはく。
腹式呼吸 口すぼめ呼吸
効果:換気量、特に吸気量の増大。気道内圧を高める。鼻咽腔、口唇閉鎖機能の強化。
方法:吸気は鼻から行い、腹部を膨らませ、呼気は口からゆっくりとはき、腹部をへこませる。(吸気:呼気 1:2~5)お腹の上に手を置くと腹部の動きを感じ取れる。(横隔膜呼吸)手で軽く抵抗を加えると、呼吸筋力強化にもなる。口をすぼめてはく。(ろうそくの火を消すように)
体位ドレナージ
効果:痰のある肺区域を最も高い位置において、重力を利用して痰の移動を促進させる。
方法:痰のある肺区域を最も高い位置となるよう体位を変換する。スクイージングとの併用で排痰が促進。
スクイ-ジング
効果:1回換気量の増大。呼気流速の増大。喀痰移動の促進。呼吸仕事量の軽減。
方法:痰の貯留している部位に位置する肺野を、呼気に合わせて徒手的に圧迫する。呼気の始めは軽く圧迫し、呼気の週末に、少し強く長く圧迫を加え十分に息をはかせる。吸気の妨げにならないように注意する。
 画像をクリックすると大きくなります
画像をクリックすると大きくなります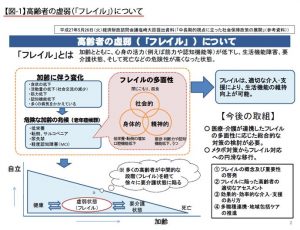 図をクリックすると大きくなります
図をクリックすると大きくなります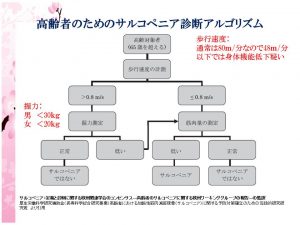 図をクリックすると大きくなります
図をクリックすると大きくなります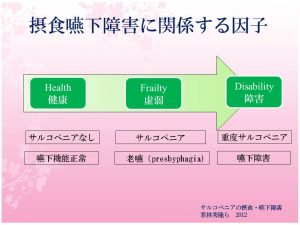 図をクリックすると大きくなります
図をクリックすると大きくなります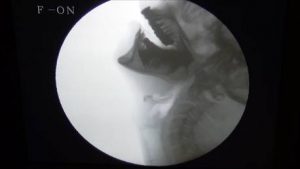
 画像をクリックすると大きくなります
画像をクリックすると大きくなります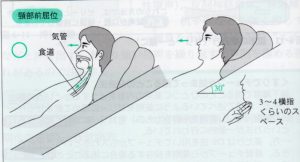
 画像をクリックすると大きくなります
画像をクリックすると大きくなります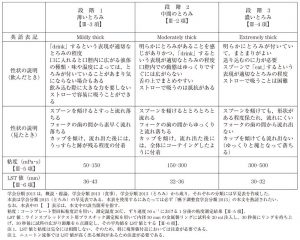 画像をクリックすると大きくなります
画像をクリックすると大きくなります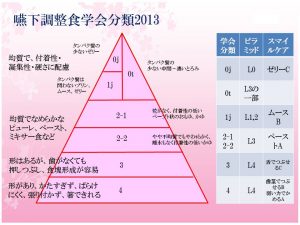 画像をクリックすると大きくなります
画像をクリックすると大きくなります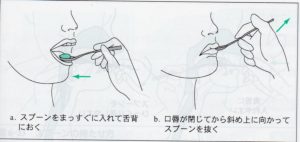 画像をクリックすると大きくなります
画像をクリックすると大きくなります 画像をクリックすると大きくなります
画像をクリックすると大きくなります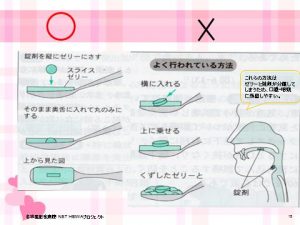 画像をクリックすると大きくなります
画像をクリックすると大きくなります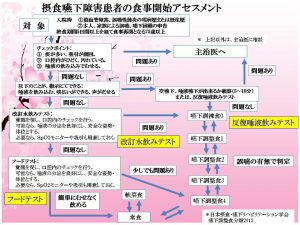 画像をクリックする大きくなります
画像をクリックする大きくなります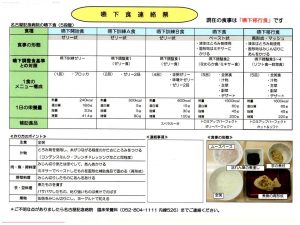 画像をクリックすると大きくなります
画像をクリックすると大きくなります