Ⅰ.栄養不良を感じること(栄養評価)
患者さんが栄養不良なのかどうか、栄養不良ならどの程度の重症か、どのような栄養素が不足しているのかなどを継続的に評価・判定することは、全ての栄養療法の基本になる重要な項目です(栄養不良の詳細は、NSTマニュアルⅣ-1を参照してください)。
1. 栄養不良の評価方法
・ SGA(Subjective Global Assessment) 主観的包括的栄養評価
・ MNA®(Mini Nutritional Assessment) 高齢者(65歳以上)
MNA®-SF(MNA-Short Form)
・ MUST(Malnutrition Universal Screening Tool)
BMI、体重減少率、最近5日間の栄養摂取状態
・ NRS-2002(Nutritional Risk Score)
BMI、3か月の体重減少、1週間の食事摂取量低下、重篤な疾患
・ CONUT(Controlling Nutritional Status)
血清アルブミン値、リンパ球数、血清コレステロール値
このように、いろいろな評価方法がありますが、在宅で使えるものとして、採血などのデータに関係ないものでは、上の2つが標準的です。詳細は、次の章で説明します。 特に、SGAは簡便で継続的評価には非常に適しています。その理由としては、主観のみで評価するため全く器具がいらないこと、評価に手間と時間がかからないこと、同一人物または少数の同レベルのスキルのある評価者による継続的評価の場合に非常に正確なことです(主観的評価によるため評価の一致制を担保するためには、複数評価者の場合トレーニングが必要とされています)。さらに、高齢者に限らずにほぼすべての年齢層(小児は重症疾患のみ)、すべての疾患の栄養評価に実績があるからです。エビデンスレベルが高く、アウトカム(結果)を入院合併症、術後合併症、入院日数、ICU滞在日数、再入院率、入院死亡、予後とした論文は、1982年から現在(2015年10月)までで85件あります(筆者調べ)。対象疾患は、ICU患者、手術患者、癌患者、重症疾患など、栄養管理で介入が必要な患者はほとんど網羅されており、成人は高齢者だけでなく若年者も含まれています。特筆すべきことは、この1、2年でもいまだに論文が報告され続けていることです。 
 画像をクリックすると大きくなります ここで、日本静脈経腸栄養学会の推奨する栄養評価(スクリーニング、アセスメント)を掲載します。
画像をクリックすると大きくなります ここで、日本静脈経腸栄養学会の推奨する栄養評価(スクリーニング、アセスメント)を掲載します。
2.在宅での栄養スクリーニング方法
スクリーニングとは、栄養不良があるかないかをおおまかに拾い上げる(ピックアップする)方法です。栄養評価の初期段階ですが、そのコツは、栄養不良患者の漏れがなく、簡潔かつ普遍的(誰がやっても同じ結果になる)ことです。この場合、二つのケースが考えられます。
1)たくさんの在宅患者さんから、データだけを見て栄養不良患者をピックアップする場合、または栄養に関する知識のないスタッフから紹介してもらう場合
ここでおすすめなのは、厚生労働省の栄養スクリーニングが非常に簡便です。BMIと体重減少率、血清アルブミン値、食事摂取量、栄養補給方法の有無(経腸栄養、静脈栄養)、褥瘡の有無のうち、どれか一つでもリスクがあれば、栄養不良と判断します。血清アルブミン値は参考程度でもかまいません。
2)実際に個別に患者と面談して栄養不良を判断する場合
この場合には、スクリーニングといえども実際に簡便なSGAまたはMNA-SFを施行することをおすすめします。それでも在宅で時間のないスタッフには、以下の主観的スクリーニング方法をおすすめしています。
✓ やせ、または意図しない体重減少
✓ 褥瘡の有無
✓ 食事に関する変化あり(摂取量、内容、嗜好、時間、ムセなど) または、何らかの強制栄養施行中(経口・経腸栄養、静脈栄養)
✓ 外見上栄養不良がある(皮膚のはりつや、むくみ、口臭・体臭、その他)
これらの一つでもあれば、栄養不良疑い、3つ以上当てはまればほとんど重症栄養不良です。必ずしも体重測定は必要なく、本人または家族の訴え、例えばズボンがゆるいなど患者の主観で判断してよいです。実際に、スタッフがこれらをふまえて栄養不良を疑った場合のSGAとの一致率は他のどのスクリーニング法と比較しても優れていました(静脈経腸栄養27(4);55-62、2012)。
残念ながら、全例急性期病院の入院患者のデータなので、在宅患者でのデータではないことと、厳密に体重減少率までは加味していないので、若干感度、特異度は異なるかもしれません。しかし、4ポイント簡易栄養スクリーニングは、実際の在宅栄養管理における栄養スクリーニング法として利用できる可能性は高いと思います。
3. より厳密な栄養評価法を目指して
栄養評価法としてSGAの実際について、製作者たちのレビュー文献を参考にして解説します。 まず、SGAは問診5項目と身体所見5項目からなりますが、一番強調したいことは、全て主観であり、測定や計測項目はないということです。これで、アイソトープを用いたり、電気生理学的計測と同じ、またはそれよりも優れた栄養評価方法であるということが、在宅栄養評価における最大の利点だからです。 それらの項目のチェックポイントを解説します。
Subjective Global Assessment(SGA):主観的包括的栄養評価  画像をクリックすると大きくなります
画像をクリックすると大きくなります
A. 体重の変化
慢性期:過去6ヶ月の体重変化 減少率5%以下=問題なし
10%以上=栄養不良あり
急性期:過去2週間の体重変化 1週間で2%以上減少=高度の栄養不良あり
* 「5ヶ月で10%減少して最後の1ヶ月で3%改善した患者は、6ヶ月でずっと体重減少して7%低下した患者より栄養不良は軽症である」と製作者が警告しているように、点で判断するのではなく、経過で評価することが重要。
B. 食物摂取状態の変化
食事量・食事回数
食事内容(固さ・粘度、水分量、味など)
食事時間 ムセ、誤嚥など
C. 消化器症状
悪心、嘔吐、下痢、食欲不振が2週間以上継続
* 上記4症状が2週間以上継続すれば、栄養不良のリスク上昇。その他の症状、腹痛や便秘は参考症状。
D. 活動性(機能状態)= Harris-Benedictの式での活動係数とリンク
活動性が上がれば、栄養需要は高まる
意識なし 活動係数=1.0
寝たきり状態
ベッド上生活(全介助) 活動係数=1.1
介助にて車椅子生活
介助にて起居、歩行
歩行可能 活動係数=1.2
積極的にリハビリ 全く問題なし 活動係数=1.3~1.5
E. 疾患および栄養必要量の関係 = Harris-Benedictの式でのストレス係数とリンク
体重あたりの必要タンパク質量(g/kg)とリンク
疾患に対する代謝需要(ストレス)はどの程度か?
重症になれば栄養需要は高まる。
ストレスなし = ストレス係数1.0
ストレス軽度(感冒など) = ストレス係数1.1
ストレス中等度(肺炎など)= ストレス係数 1.2
ストレス高度(敗血症など)= ストレス係数1.3~1.5以上
F. 身体症状
正常=0、軽度不良=1+、中等度不良=2+、高度不良=3+
全て主観で記載 できれば同じ部位で評価
上腕または胸部の皮下脂肪の減少
上腕三頭筋、大腿四頭筋の筋肉量減少
浮腫(くるぶし)
浮腫(仙骨部)
腹水
* 筆者らの検証では、栄養評価の経験者であれば、主観で分類した身体所見の重症度も客観的データと有意に相関した(第27回日本静脈経腸栄養学会、2012年にて報告)。 A.~F.の項目を主観で評価し、栄養良好、栄養不良あり、高度の栄養不良の3段階に分類する。
* 製作者はレビューで以下の判定のコツを上げています。
* 体重減少、食事摂取量の低下、皮下脂肪の減少、筋肉量の減少を重視して栄養不良の重症度を判定する。
* 2、3週間で5%以上の体重減少(安定化や回復なし)、食事摂取の低下、皮下脂肪の減少があれば栄養不良と判定する。
* 重症の皮下脂肪減少、筋肉量減少、浮腫、10%以上の体重減少は、重症の栄養不良の徴候。
* 多重ロジスティック解析にて、皮下脂肪の減少と筋肉量の減少が、栄養不良の有無に有意な因子。また、体重減少率が重症の栄養不良の有意な因子。相関係数による検討でも同様の結果。
* 筆者らの検討でも、皮下脂肪減少、筋肉量の減少に加えて疾患ストレスが栄養不良決定の有意な因子でした(第26回日本静脈経腸栄養学会、2011年にて報告)。
参考: 65歳以上の高齢者で慢性疾患に適した栄養評価方法です。スコア化できるので、重症度の判定が容易なことと、認知機能が評価項目に入っているのが特徴です。在宅高齢者の栄養評価として有用な可能性があります。
4. 客観的栄養評価(ODA:Objective Data Assessment)の応用の可能性
栄養不良における詳細な検討に、目的に応じて併用していく。
1)身体計測 A. 体重減少率
身体計測における最重要因子は体重減少率です。もともとやせ形の患者さんもみえるため、必ずしも標準体重やBMI(Body Mass Index)が低いからと言って栄養不良とは限りません。また、ごく稀ですが、肥満のコントロールも在宅栄養管理に含まれるからです。
体重減少率:有意な体重減少率の目安(SGAよりやや詳細な判定基準になります)
期間 有意の体重減少 重症
1週間 1~2% 2%<
1ヶ月 5% 5%<
3ヶ月 7.5% 7.5%<
6ヶ月 10% 10%<
参考1:理想体重比 理想体重(kg)= 身長(m)2 × 22
80-90% 軽度栄養不良、70-79% 中等度栄養不良、69%以下 高度栄養不良
参考2:Body Mass Index:BMI = BW(kg) / BH(m)2 18.5未満 栄養不良疑い
B. 身体計測値
アディポメーターを用いた上腕の測定値は、重要な栄養指標です。これらの測定値に加えて、固さやはりなどにも注意しましょう。これらをうまく利用することで、PEM(Protein Energy Malnutrition)の診断が容易になります。
✓上腕三頭筋皮下脂肪厚(TSF:triceps skinfold thickness) 体脂肪量の指標
標準の80-90% 軽度、60-80% 中等度、60%以下 高度の体脂肪消耗状態
✓上腕周囲長(AC:arm circumference) 筋肉量と体脂肪の指標
標準の80-90% 軽度、60-80% 中等度、60%以下 高度の骨格筋と体脂肪消耗状態
✓上腕筋囲(AMC:midarm muscle circumference) 筋肉量の指標
AMC(cm)=AC(cm)-3.14×TSF(mm)÷10
標準の80-90% 軽度、60-80% 中等度、60%以下 高度の骨格筋消耗状態
2)血液生化学検査
血清アルブミン値:血清中に最も含有量の多いたんぱく質で、タンパク合成能の指標となる。
3.5~3.0g/dL 軽度栄養不良、2.5~3.0 中等度、2.5g/dL未満 高度 半減期20日
✓ 脱水、溢水など体液量にて修飾される。すなわち、脱水で比較的高値、心不全・腎不全で低値となる。
✓ 肝機能障害、ネフローゼがあると低下をきたし、タンパク合成能を反映しない。
✓ インスリン使用、ステロイド投与、甲状機能亢進症で上昇。
✓ 侵襲下では、特に急性期の炎症性メディエーター合成(CRPなど)が増加し、Albの合成は低下する。
✓ Albは採血時の姿勢や採血時間に左右される。
* 急性相蛋白(Rapid Turnover Protein:RTP)(トランスサイレチンなど)は、在宅にはあまり向かない。
総リンパ球数
1500~1800 軽度栄養不良 1000~1500 中等度栄養不良 1000未満 高度栄養不良 ヘモグロビン 貧血は慢性栄養障害、鉄欠乏、ビタミン欠乏の指標
BUN/クレアチニン比 BUN20以上で比が10未満は、異化亢進または脱水
3)高齢者(65歳以上)のサルコペニアの診断
握力 男 30kg未満 女 20kg未満
歩行速度 0.8m/s以下
「サルコペニア:定義と診断に関する欧州学会のコンセンサスの監訳とQ&A」厚生労働科学研究補助金(長寿科学総合研究事業)高齢者における加齢性筋肉減弱現象(サルコペニア)に関する予防対策確立のための包括的研究 研究班から引用改変
5. 五感を駆使した栄養不良の見分け方
Visual(視覚)
✓ 皮膚の異常
かさかさ、しわ、あれ … 必須脂肪酸欠乏、カロリー不足、ビタミン不足、亜鉛欠乏
色素沈着 … ビタミン欠乏
脂漏性皮膚炎 … ビタミン欠乏
網状皮斑 … 敗血症、急性循環不全
✓ 爪の異常(可能性がある疾患です)
スプーン爪 … 鉄欠乏
白斑 … 亜鉛欠乏
横白線 … 甲状腺機能低下症、ウイルス感染症
黒色爪、黒色縦線 … 栄養失調、アジソン病、クッシング症候群
白色爪 … セレン欠乏
たいこばち指 … 肝硬変、COPD
✓ 舌の異常(可能性がある疾患です)
赤い舌 … 鉄欠乏性貧血、萎縮性胃炎
地図状舌、まだら舌 … 感染症、膠原病、栄養不良
黒色舌 … 亜鉛欠乏
白色舌 … 口腔内カンジダ症
溝状舌、乾燥舌 … 栄養不良
黄色舌 … 栄養剤の逆流
✓ 体型の異常
COPD … 樽状胸郭、呼気筋発達(僧帽筋、胸鎖乳突筋、斜角筋)、口すぼめ呼吸、鎖骨上窩陥没
肝硬変 … クモ状血管腫、手掌紅斑、女性化乳房、腹壁静脈怒張、腹水、羽ばたき振戦
関節リウマチ … 手指のスワンネック変形、ボタンホール変形、尺側偏位、足の外反母趾、内反小趾
甲状腺機能亢進症(バセドウ病) … 頸部腫大、眼球突出
甲状腺機能低下症(粘液水腫)… 下腿浮腫、顔面腫脹、巨舌、眼瞼下垂
家族性高脂血症 … 眼瞼黄色腫
クッシング症候群 … 満月様顔貌、バッファロー肩、中心性肥満、皮膚線状、蝶形紅斑
Audio (聴覚)
✓ 呼吸音(肺野のみならず、主気管支や頸部でも聴診)
副雑音 ①連続性ラ音 (主に気道狭窄、痰詰まり)
rhonchiロンカイ (類鼾音:グーグー)
Wheezeウィーゼ (笛声音:ピーピー)
②断続性ラ音 (主に肺炎、間質性肺炎)
coarse crackleコースクラックル(水泡音:ブクブク)
fine crackleファインクラックル(捻髪音:パリパリ)
* 必ず背面で聴取(誤嚥性肺炎の多くは下肺野で、背部の聴診でしか確認できないことも多い)。
* ラトリングと言って、重症の痰詰まりは、胸壁に手を当てる触診でも振動として感じることもある。
✓ 頸部のゴロゴロ音 … 嚥下障害、誤嚥
✓ 腹鳴
Smell (嗅覚)
✓ 口臭の異常
悪臭 … 栄養不良、上部消化管障害、口腔内環境の悪化、慢性副鼻腔炎、生理・更年期障害、喫煙
アセトン臭 … 飢餓、糖尿病、糖尿病性昏睡
アンモニア臭 … 肝性脳症
経腸栄養剤の臭い … 胃食道逆流
✓ 体臭の異常 … 口腔内疾患、便秘、腸内細菌異常
✓ 加齢臭
Touch (触診)
✓ 皮膚の異常
はりつや、かさかさ … 栄養不良、必須脂肪酸欠乏
浮腫・腹水 … 栄養不良、肝硬変、ネフローゼ、悪液質、心不全、腎不全
✓ 筋肉のはり … サルコペニア、PEM
✓ 冷感 … 甲状腺機能低下症、副腎機能不全、敗血症、急性循環不全
✓ 異常発汗、熱感 … 甲状腺機能亢進症、感染症、がん
✓ 握力 … サルコペニア、栄養不良、脳神経疾患、筋疾患
Taste (味覚)
✓ 患者さんの食べているものを食べてみる。
✓ 患者さんの拒否する薬剤や栄養剤を少し味わってみる。
* 多くの高齢者や認知症患者に味覚障害があると言われています。特に、塩味に対する感受性が低下します。
上記は、あくまでも一例にすぎませんが、訪問栄養管理の最大のメリットは、実際に患者さんが暮らしている、食事している環境にいながら、説明指導できることです。できれば、実際に患者さんが食事しているところ、ご家族が調理しているところを見学する、共有することをおすすめします。そうすることで、患者さんへの思い入れや、患者さんからの共感が得られるはずです。
6. スキンシップとコミュニケーションスキルのすすめ
緩和ケアの領域での大規模なアンケート調査では、日本人、特に高齢者は極端なスキンシップをいやがると結論付けされています。そこで、無理のないスキンシップと良好なコミュニケーションに関するスキルのコツを説明します。前述の五感を駆使した栄養評価に加えて、患者さんからの信頼を得るための適切なスキンシップとコミュニケーションスキルは重要です。ただし、全ての患者さんがスキンシップとは限らないので、注意してください。
1) まず、元気よく挨拶。日本人は礼に始まり、礼に終わります。意識がない患者さんでも必要です。できれば、おじいちゃん、おばあちゃんではなく、名前をさんづけで呼びましょう。
2) 次に、患者さんに目線(目の高さ)を合わせます。必要があれば、ひざまずきます。ベッドの患者さんは、必ず上から見下ろさないことが重要です。
3) 安全距離を確保します(一般的には、相手側に少し手を伸ばせば届く距離と言われています)。よく、耳が悪いからと言って、いきなり耳元で話す人がいますが、多くの人は嫌なはずです。
4) 意志の疎通のできる患者さんは、「お加減どうですか?」などオープンクエッション(返答を自分で話せる開かれた質問)で、開始します。対照的にクローズドクエッションと言って、はい、いいえなど答えが限定される質問がありますが、良好なコミュニケーションには結びつかいとされています。 耳が遠い患者さんとわかったら、大きな声でよびかけ、それでも困難な場合にのみ、身振り手振りで了解をとりつつ、耳元にゆっくり近づきます。 意志の疎通が困難な患者さんも、必ず声掛けをします。
5) 患者さんの意見を聞いたら、少し世間話をして、アイスブレーキングします。何度も訪問して、気心が知れていても、このルーティンは外しません。患者さんの方から、思わぬ情報が得られる可能性があります。
6) 次に、診察の了解を取ります。ここで自然なスキンシップが許されます。私は、視診、聴診、触診、口腔内診察に加えて、必ず効き手で握手をします。握手は、診察の終了時に、終了の合図でやるのが好ましいです。前述のように、握力は貴重な情報です。もちろん、診察途中で問題があれば、いろいろな検査などを追加します。できれば、上腕の皮下脂肪や前胸部の筋肉などの張り、浮腫は触診しておく必要があります。毎回、同じ場所で確認しましょう。
7) 必ず診察・評価の結果を、患者さんおよび家族に説明します。
8) 最後に、もう一度何か困ったことがないか、オープンクエッションで確認します。一般的にこの最後の開かれた質問で患者さんは一番興味のあることを聞いてくるとされていますので、重要です(ドアノブクエッション)。
9) 患者さんの意見は、傾聴、共感、受容のステップで理解していきます。決して、結論を促したり、先入観で妨げることの無いようにしましょう。これらの過程の中で、必ず認知症およびその周辺症状、精神症状、脳卒中の症状は確認しておきましょう。また、可能な限り、世話をしているご家族を話の中に入れて、家族と一緒に管理している大切さの認識を強調しておきましょう。患者さんは、ご家族が褒められると、すごくうれしくなるとのアンケート結果がでています。
10) 終了したら、ていねいな挨拶と次回の確認を確実に行います。できれば、説明内容や次回への申し送りは文章でわたしましょう。
以上が、訪問栄養管理における患者さんの栄養不良の評価全般の流れです。
 画像をクリックすると大きくなります
画像をクリックすると大きくなります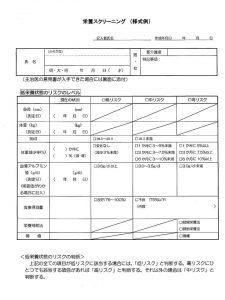 画像をクリックすると大きくなります
画像をクリックすると大きくなります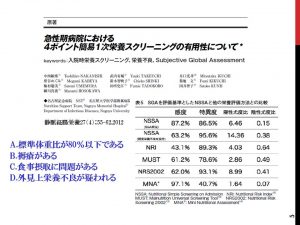 画像をクリックすると大きくなります
画像をクリックすると大きくなります 画像をクリックすると大きくなります
画像をクリックすると大きくなります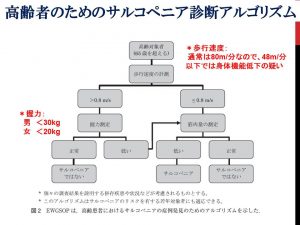 画像をクリックすると大きくなります
画像をクリックすると大きくなります